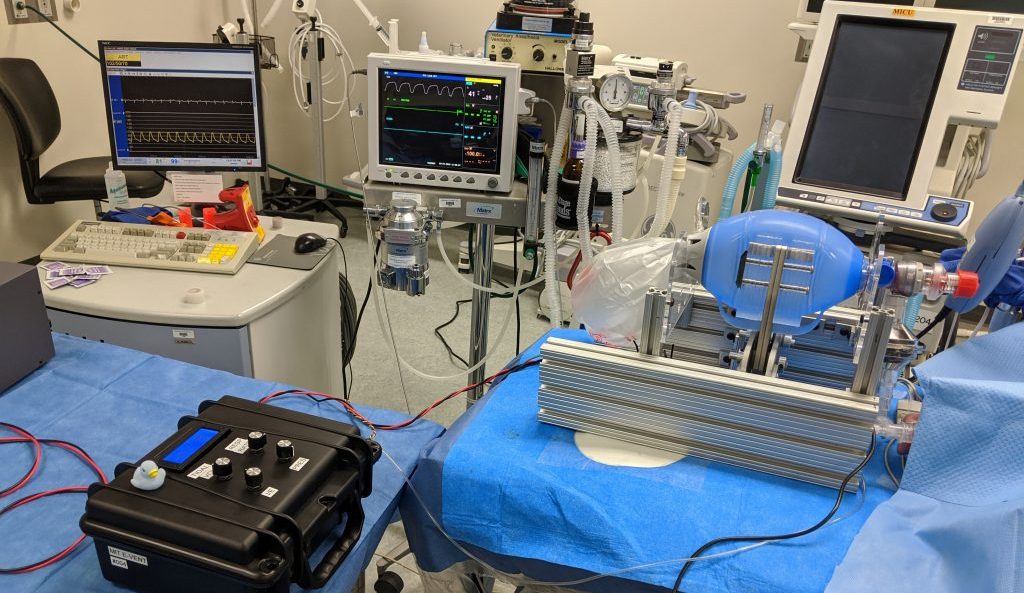
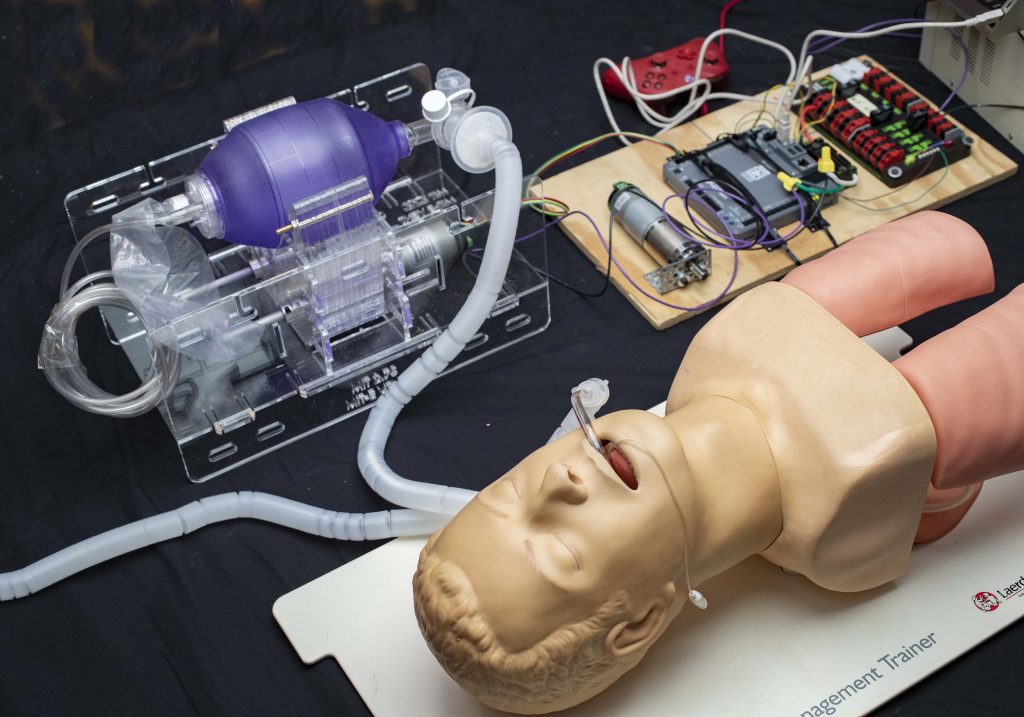
El equipo basado en MIT trabaja en el despliegue rápido de un ventilador de código abierto y de bajo costo.
Las consideraciones clínicas y de diseño se publicarán en línea; El objetivo es apoyar la ampliación rápida de la producción de dispositivos para aliviar la escasez de hospitales. MIT , tratar la dificultad respiratoria
David L. Chandler | MIT News Office
26 de marzo de 2020
Una de las carencias más apremiantes que enfrentan los hospitales durante la emergencia de Covid-19 es la falta de ventiladores. Estas máquinas pueden mantener a los pacientes respirando cuando ya no pueden hacerlo solos, y pueden costar alrededor de $ 30,000 cada uno. Ahora, un equipo voluntario de ingenieros, médicos, informáticos y otros, rápidamente reunidos, centrados en el MIT, está trabajando para implementar una alternativa segura y económica para uso de emergencia, que podría construirse rápidamente en todo el mundo.

Esto muestra la configuración utilizada para las pruebas preliminares de una versión anterior del diseño de prototipo de bajo costo que podría proporcionar un despliegue rápido en hospitales
El equipo, llamado MIT E-Vent (para ventilador de emergencia), se formó el 12 de marzo en respuesta a la rápida propagación de la pandemia de Covid-19. Sus miembros fueron reunidos por las exhortaciones de médicos, amigos y una repentina avalancha de correspondencia que hace referencia a un proyecto realizado hace una década en el MIT clase 2.75 (Diseño de dispositivos médicos). Los estudiantes y el profesorado que trabajan en consulta con los médicos locales diseñaron un dispositivo de ventilación simple que podría construirse con alrededor de $ 100 en piezas, aunque en los años transcurridos desde que los precios subieron y el dispositivo ahora costaría entre $ 400 y $ 500 en materiales. Publicaron un artículo detallando su diseño y pruebas, pero el trabajo terminó en ese punto. Ahora, con una importante necesidad global que se avecina, un nuevo equipo, vinculado a ese curso, ha reanudado el proyecto a un ritmo muy acelerado.
La clave para la alternativa de ventilador simple y económica es una bolsa de plástico manual llamada resucitador de válvula de bolsa, o bolsa Ambu, que los hospitales ya tienen a mano en grandes cantidades. Estos están diseñados para ser operados a mano, por un profesional médico o técnico de emergencias, para proporcionar respiraciones a un paciente en situaciones como un paro cardíaco, hasta que una intervención como un ventilador esté disponible. Se inserta un tubo en la vía aérea del paciente, como con un ventilador hospitalario, pero luego se bombea aire a los pulmones apretando y liberando la bolsa flexible. Esta es una tarea para personal calificado, capacitado en cómo evaluar al paciente y ajustar el tiempo y la presión del bombeo en consecuencia.
La innovación comenzada por la clase MIT anterior, y ahora siendo rápidamente refinada y probada por el nuevo equipo, fue diseñar un sistema mecánico para apretar y soltar la bolsa Ambu, ya que esto no es algo que una persona pueda esperar hacer por cualquier período extendido. Pero es crucial que dicho sistema no dañe la bolsa y sea controlable, de modo que la cantidad de aire y las presiones que se entreguen puedan adaptarse al paciente en particular. El dispositivo debe ser muy confiable, ya que una falla inesperada del dispositivo podría ser fatal, pero según lo diseñado por el equipo del MIT, la bolsa se puede operar inmediatamente de forma manual.
El equipo está particularmente preocupado por la posibilidad de que los aficionados al bricolaje bien intencionados pero sin experiencia intenten reproducir dicho sistema sin el conocimiento clínico o la experiencia necesarios con hardware que pueda funcionar durante días; se necesitarían alrededor de 1 millón de ciclos para apoyar a un paciente ventilado durante un período de dos semanas. Además, requiere un código tolerante a fallas, ya que los ventiladores son dispositivos de precisión que realizan una función vital. Para ayudar a reducir la propagación de información errónea o consejos mal pensados, el equipo ha agregado a su sitio web recursos de información verificados sobre el uso clínico de los ventiladores y los requisitos de capacitación y monitoreo en el uso de dichos sistemas. Toda esta información está disponible gratuitamente en e-vent.mit.edu.
«Estamos lanzando orientación de diseño (clínica, mecánica, eléctrica / controles, pruebas) de forma continua a medida que se desarrolla y documenta», dice un miembro del equipo. «Alentamos a los equipos de ingeniería clínica capaces a trabajar con sus recursos locales, mientras siguen las especificaciones principales y la información de seguridad, y agradecemos cualquier aporte que otros equipos puedan tener».
Los investigadores enfatizan que este no es un proyecto para que lo hagan los aficionados al bricolaje, ya que requiere una comprensión especializada de la interfaz clínico-técnica y la capacidad de trabajar en consideración de las estrictas especificaciones y pautas de la Administración de Drogas y Alimentos de EE. UU.
Dichos dispositivos «deben fabricarse de acuerdo con los requisitos de la FDA y solo deben utilizarse bajo la supervisión de un médico», dijo un miembro del equipo. «El Departamento de Salud y Servicios Humanos emitió un aviso que indica que todas las intervenciones médicas relacionadas con Covid-19 ya no están sujetas a responsabilidad, pero eso no cambia nuestra carga de atención». él dijo. «En la actualidad, estamos esperando comentarios de la FDA» sobre el proyecto. “En última instancia, nuestra intención es buscar la aprobación de la FDA. Sin embargo, ese proceso lleva tiempo ”.
El equipo de voluntarios está trabajando sin fondos y operando de forma anónima por ahora porque muchos de ellos ya han sido abrumados por consultas de personas que desean más información, y están preocupados por ser abrumados por llamadas que podrían interferir con su trabajo en el proyecto. «Realmente nos gustaría estar concentrados», dice un miembro del equipo. «Y esa es una de las razones por las que el sitio web es tan esencial, para que podamos comunicarnos con cualquiera que quiera leer sobre lo que estamos haciendo, y también para que otros en todo el mundo puedan comunicarse con nosotros».
“La consideración principal es la seguridad del paciente. Así que tuvimos que establecer lo que llamamos requisitos clínicos mínimos funcionales «, es decir, el conjunto mínimo de funciones que el dispositivo necesitaría para ser seguro y útil, dice uno de los miembros del equipo, que es ingeniero. y un MD. Él dice que uno de sus trabajos es traducir entre los idiomas especializados utilizados por los ingenieros y los profesionales médicos del equipo.
Esa determinación de los requisitos mínimos fue hecha por un equipo de médicos con amplios antecedentes clínicos, que incluyen anestesia y cuidados críticos, dice. Paralelamente, el grupo se puso a trabajar en el diseño, construcción y prueba de un prototipo actualizado. Las pruebas iniciales revelaron las altas cargas en las que incurre el uso real, y algunas debilidades que ya se han abordado de modo que, en palabras de los codirectores del equipo, «incluso el profesor puede patear la sala». En otras palabras, los primeros intentos centrados en la súper «makability» fueron demasiado optimistas.
Ya se han fabricado nuevas versiones y se están preparando para pruebas funcionales adicionales. El equipo ya dice que hay suficiente información detallada en su sitio web para permitir que otros equipos trabajen en paralelo con ellos, y también han incluido enlaces a otros equipos que están trabajando en esfuerzos de diseño similares.
En menos de una semana, el equipo pasó de bancos vacíos a sus primeras pruebas realistas de un prototipo. Un miembro del equipo dice que en menos de una semana completa han estado trabajando, motivados por los informes de los médicos que ya tienen que racionar los ventiladores, y el intenso enfoque que el grupo diverso ha aportado a este proyecto, ya han generado «múltiples tesis». de investigación.
La naturaleza interdisciplinaria del grupo ha sido crucial, dice un miembro del equipo. “Los momentos más emocionantes y cuando el equipo se está moviendo realmente rápido son cuando tenemos un ingeniero de diseño, sentado al lado de un ingeniero de controles, sentado al lado del experto en fabricación, con un anestesiólogo en WebEx, todo el modelado sólido, codificación y hojas de cálculo en paralelo. Estamos discutiendo los detalles de todo, desde formas de rastrear los datos de los signos vitales de los pacientes hasta las mejores fuentes para motores eléctricos pequeños ”.
La intensidad del trabajo, con personas que dedican muchas horas todos los días, ha sido agotador pero no ha opacado su entusiasmo. «Todos trabajamos juntos y, en última instancia, el objetivo es ayudar a las personas, porque es comprensible que la vida de las personas esté en juego», dijo.
El equipo puede ser contactado a través de su sitio web .
Una medida provisional para tratar la dificultad respiratoria
La reutilización de un medicamento utilizado para los coágulos sanguíneos puede ayudar a los pacientes de Covid-19 en peligro de insuficiencia respiratoria, sugieren los investigadores.
Anne Trafton | MIT News Office
Imágenes: cortesía de los investigadores.
24 de marzo de 2020

Investigadores del MIT y la Universidad de Colorado en Denver proponen el uso de una proteína llamada activador de plasminógeno tisular, cuya estructura se muestra aquí, para tratar a pacientes con Covid-19 en dificultad respiratoria aguda.
Imagen: Wikimedia, MedicineFTWq; editado por MIT News
Investigadores del MIT y la Universidad de Colorado en Denver han propuesto una medida provisional que creen que podría ayudar a los pacientes de Covid-19 que tienen dificultad respiratoria aguda. Al reutilizar un medicamento que ahora se usa para tratar los coágulos de sangre, creen que podrían ayudar a las personas en los casos en que un ventilador no está ayudando, o si no hay un ventilador disponible.
Tres hospitales en Massachusetts y Colorado están desarrollando planes para probar este enfoque en pacientes con Covid-19 gravemente enfermos. El medicamento, una proteína llamada activador de plasminógeno tisular (tPA), se administra comúnmente a las víctimas de ataques cardíacos y accidentes cerebrovasculares. El enfoque se basa en datos emergentes de China e Italia de que los pacientes de Covid-19 tienen un trastorno profundo de la coagulación de la sangre que está contribuyendo a su insuficiencia respiratoria. MIT , tratar la dificultad respiratoria MIT , tratar la dificultad respiratoria
«Si esto fuera a funcionar, lo que espero que funcione, podría ampliarse muy rápidamente, porque cada hospital ya lo tiene en su farmacia», dice Michael Yaffe, profesor de ciencias David H. Koch en el MIT. “No tenemos que fabricar un nuevo medicamento, y no tenemos que hacer el mismo tipo de prueba que tendrías que hacer con un nuevo agente. Esta es una droga que ya usamos. Solo estamos tratando de reutilizarlo «.
Yaffe, quien también es miembro del Instituto Koch del MIT para la Investigación Integral del Cáncer y médico de cuidados intensivos en el Centro Médico Beth Israel Deaconess de Boston / Escuela de Medicina de Harvard, es el autor principal de un artículo que describe el nuevo enfoque.
El artículo, que aparece en el Journal of Trauma and Acute Care Surgery , fue escrito por Christopher Barrett, cirujano de Beth Israel Deaconess y científico visitante del MIT; Hunter Moore, Ernest Moore, Peter Moore y Robert McIntyre de la Universidad de Colorado en Denver; Daniel Talmor de Beth Israel Deaconess; y Frederick Moore de la Universidad de Florida. MIT , tratar la dificultad respiratoria MIT , tratar la dificultad respiratoria
Romper coágulos
En un estudio a gran escala del brote de Covid-19 en Wuhan, China, se encontró que el 5 por ciento de los pacientes requirieron cuidados intensivos y el 2.3 por ciento requirió un ventilador. Muchos médicos y funcionarios de salud pública en los Estados Unidos temen que no haya suficientes ventiladores para todos los pacientes de Covid-19 que los necesitarán. En China e Italia, un número significativo de pacientes que requirieron un ventilador murieron de insuficiencia respiratoria, a pesar del apoyo máximo, lo que indica que hay una necesidad de enfoques de tratamiento adicionales.
El tratamiento que ahora propone el equipo del MIT y la Universidad de Colorado se basa en muchos años de investigación sobre lo que sucede en los pulmones durante la insuficiencia respiratoria. En tales pacientes, a menudo se forman coágulos de sangre en los pulmones. También se pueden formar coágulos muy pequeños llamados microtrombos en los vasos sanguíneos de los pulmones. Estos pequeños coágulos evitan que la sangre llegue a los espacios aéreos de los pulmones, donde la sangre normalmente se oxigena. MIT , tratar la dificultad respiratoria MIT , tratar la dificultad respiratoria
Los investigadores creen que el tPA, que ayuda a disolver los coágulos sanguíneos, puede ayudar a los pacientes con dificultad respiratoria aguda. Una proteína natural que se encuentra en nuestros cuerpos, tPA convierte el plasminógeno en una enzima llamada plasmina, que descompone los coágulos. A menudo se administran cantidades más grandes a pacientes con ataque cardíaco o víctimas de accidente cerebrovascular para disolver el coágulo que causa el ataque cardíaco o accidente cerebrovascular. MIT , tratar la dificultad respiratoria MIT , tratar la dificultad respiratoria
Los experimentos con animales, y un ensayo en humanos, han demostrado beneficios potenciales de este enfoque en el tratamiento de la dificultad respiratoria. En el ensayo en humanos , realizado en 2001, 20 pacientes que tenían insuficiencia respiratoria después de un traumatismo o sepsis recibieron medicamentos que activan el plasminógeno (uroquinasa o estreptoquinasa, pero no tPA). Todos los pacientes en el ensayo tenían dificultad respiratoria tan grave que no se esperaba que sobrevivieran, pero el 30 por ciento de ellos sobrevivió después del tratamiento.
Ese es el único estudio que utiliza activadores de plasminógeno para tratar la insuficiencia respiratoria en humanos hasta la fecha, en gran parte porque las estrategias mejoradas de ventilación han funcionado bien. Parece que este no es el caso para muchos pacientes con Covid-19, dice Yaffe.
La idea de probar este tratamiento en pacientes con Covid-19 surgió, en parte, porque el equipo de investigación de Colorado y MIT ha pasado los últimos años estudiando la inflamación y el sangrado anormal que puede ocurrir en los pulmones después de lesiones traumáticas. Resulta que los pacientes de Covid-19 también sufren daño tisular relacionado con la inflamación, que se ha visto en los resultados de la autopsia de esos pacientes y puede contribuir a la formación de coágulos.
«Lo que estamos escuchando de nuestros colegas de cuidados intensivos en Europa y en Nueva York es que muchos de los pacientes críticos con Covid-19 son hipercoagulables, lo que significa que están coagulando sus vías intravenosas y tienen insuficiencia renal y cardíaca debido a coágulos sanguíneos, Además de la insuficiencia pulmonar. Hay mucha ciencia básica para apoyar la idea de que este concepto debería ser beneficioso ”, dice Yaffe. “La parte difícil, por supuesto, es determinar la dosis correcta y la vía de administración. Pero el objetivo que buscamos está bien validado «.
Beneficios potenciales
Los investigadores probarán el tPA en pacientes bajo el programa de «uso compasivo» de la FDA, que permite el uso de medicamentos experimentales en los casos en que no hay otras opciones de tratamiento. Si el medicamento parece ayudar en un grupo inicial de pacientes, su uso podría expandirse aún más, dice Yaffe.
«Aprendimos que el ensayo clínico será financiado por BARDA [la Autoridad de Investigación y Desarrollo Avanzado Biomédico], y que Francis Collins, el director de los NIH, recibió información sobre el enfoque ayer por la tarde», dice. «Genentech, el fabricante de tPA, ya donó el medicamento para el ensayo inicial e indicó que ampliarán rápidamente el acceso si la respuesta inicial del paciente es alentadora».
Según los últimos datos de sus colegas en Colorado, estos grupos planean administrar el medicamento por vía intravenosa y / o infundirlo directamente en las vías respiratorias. La vía intravenosa se usa actualmente para pacientes con accidente cerebrovascular y ataque cardíaco. Su idea es administrar una dosis rápidamente, durante un período de dos horas, seguido de una dosis equivalente administrada más lentamente durante 22 horas. Applied BioMath, una compañía creada por ex investigadores del MIT, ahora está trabajando en modelos computacionales que pueden ayudar a refinar el programa de dosificación.
«Si fuera a funcionar, y aún no sabemos si funcionará, tiene mucho potencial para una rápida expansión», dice Yaffe. “Los beneficios para la salud pública son obvios. Podríamos sacar a las personas de los ventiladores más rápido, y podríamos evitar que las personas necesiten usar un ventilador ”.
Los hospitales que planean probar este enfoque son Beth Israel Deaconess, el campus médico Anschultz de la Universidad de Colorado y Denver Health. La investigación que condujo a esta propuesta fue financiada por los Institutos Nacionales de Salud y el Programa de Investigación Médica Revisada por Pares del Departamento de Defensa. https://revistanuve.com/frente-al-coronavirus-educacion-y-amor-revisitando-a-fromm/
TEC ,Frente al Coronavirus educación y amor: revisitando a Fromm